診療・各部門
泌尿器科
Urology
Contents
診療内容・特色
前立腺肥大症や尿路結石、停留精巣、膀胱瘤などの良性疾患、膀胱癌、前立腺癌、腎癌、腎盂尿管癌などの泌尿器科癌に対して、3名の泌尿器科医師により外来診療、手術治療を行っております。2名の日本泌尿器科学会専門医、1名の日本泌尿器科学会指導医、日本泌尿器科内視鏡学会 泌尿器腹腔鏡技術認定医、泌尿器ロボット支援手術プロクター(膀胱・前立腺)がいます。最新の手術機器(手術支援ロボット:ダビンチXi、ツリウムレーザー手術装置:Cyber TM、前立腺マイクロ超音波イメージング:ExactVu)や特徴のある機器を備え、低侵襲で有効性の高い手術を行う様に心がけています。入院期間を短縮するために、手術当日の朝に入院して1泊2日での治療も行っています。札幌医科大学泌尿器科学講座の研修連携施設であり、札幌医大と連携して治療を行っています。経尿道的手術や腹腔鏡手術を合わせて、年間で500例程度の手術治療を行っています。
対象疾患、症状、治療
2023年度は年間で504件の手術治療を行いました。(※一人の方に複数の手術を行う場合がありますので、DPCの件数とは若干異なります)手術の際には札幌医科大学や近隣の泌尿器科の先生に手術応援に来ていただくこともあります。
当科で診療することの多い病気の特徴と治療
前立腺肥大症 膀胱癌 尿路結石症 前立腺癌 腎癌・腎盂尿管癌 停留精巣 膀胱瘤、腹圧性尿失禁 尖圭コンジローマ その他
1.前立腺肥大症
【症状】
前立腺肥大症は、中高年層の男性に多く見られる疾患で、前立腺が腫大して尿の通りを妨げる状態を指します。主な症状としては以下のようなものがあります。
- 残尿感:尿をしたあとに残っている感じがする
- 頻尿:1日中に何回もトイレに行く必要がある
- 尿線途絶:尿をしている間に尿がとぎれる
- 尿意切迫感:尿を我慢するのが難しい
- 尿勢低下:尿の勢いが弱い
- 腹圧排尿:尿をし始めるためにお腹に力を入れる
- 夜間頻尿:夜寝てから朝起きるまでに何回も尿に起きる
【治療】
- 薬物療法:前立腺周囲の平滑筋を弛緩させ、尿路の拡張を促すことで排尿障害を改善する薬(αブロッカー、PDE5阻害薬)を使用して治療を行います。尿意切迫感が強い場合は過活動膀胱の治療薬(β3刺激薬、抗コリン薬)を使用することもあります。前立腺の肥大を改善する内服薬(5α還元酵素阻害薬)を使用することもあります。
- 手術療法:肥大した前立腺の一部を切除することで、尿の通りを改善することができます。内服治療で改善が乏しい場合や、より排尿状態を改善させたい場合、内服治療を中止したい場合に有効な治療法です。レーザーを用いた治療が行われることが多く、ツリウムレーザー前立腺蒸散術、ホルミウムレーザー前立腺核出術(HoLEP), グリーンライトレーザー手術(PVP)などがあります。
【当科で行っている手術】
当科では2021年2月からツリウムレーザー手術装置:CyberTMを用いた、ツリウムレーザー前立腺蒸散術(ThuVAP)を行っています。ツリウムレーザーは蒸散力が強いため、80gを超える大きな前立腺の方でも手術が可能です。また、止血力も強いため、抗血小板剤を内服中の方でも手術が可能です。(※中止可能な方は中止して手術を行っています)当科で今までにThuVAPを受けた約300例の方は、年齢が59歳から94歳、前立腺体積は中央値68g、入院期間は中央値7日間でした。大部分の方で排尿状態が改善して術前の内服薬が中止可能となっています。

2.膀胱癌
【症状】
膀胱癌は尿潜血や肉眼的血尿を契機に見つかることが多いです。血尿がなく、超音波検査やCTで見つかることもあります。喫煙、高齢、男性は膀胱癌のリスク因子になります。その他、慢性的な膀胱炎、有害物質への暴露も膀胱癌のリスク因子と考えられています。
【治療】
筋層まで浸潤した筋層浸潤性膀胱癌と、浸潤していない非筋層性浸潤癌があります。いずれの場合も、まずは経尿道的膀胱腫瘍切除術(TUR-BT)を行って診断、治療を行うことが多いです。非筋層浸潤性膀胱癌の場合は、1-2か月後に再度TUR-BTを行ったり、再発予防、進行予防目的に膀胱内に薬剤の注入を行ったり、することがあります。筋層浸潤性膀胱癌の場合は、抗癌剤治療や膀胱全摘除術、尿路変向術、放射線治療での治療が必要となります。
再発の危険性が高い膀胱癌に対しては、手術から1か月後に再度TUR-BTを行ったり(2nd TURといいます)、BCGや抗癌剤の膀胱内注入療法を行ったり、での治療が必要になります。
筋層浸潤性膀胱癌の場合は、化学療法(抗癌剤治療)を併用した膀胱全摘除術および尿路変向術を行います。手術が受けられない方では放射線治療を行うこともあります。
進行した膀胱癌の場合は、化学療法(抗癌剤治療)や、免疫治療(免疫チェックポイント阻害剤)、抗体薬物複合体治療などで治療を行っています。
【当科で行っている手術】
膀胱全摘除術が必要な場合はロボット支援膀胱全摘除術を行っています。膀胱を摘除した際には尿路変更術が必要になります。癌の進行具合により、選択可能な尿路変更術が異なります。
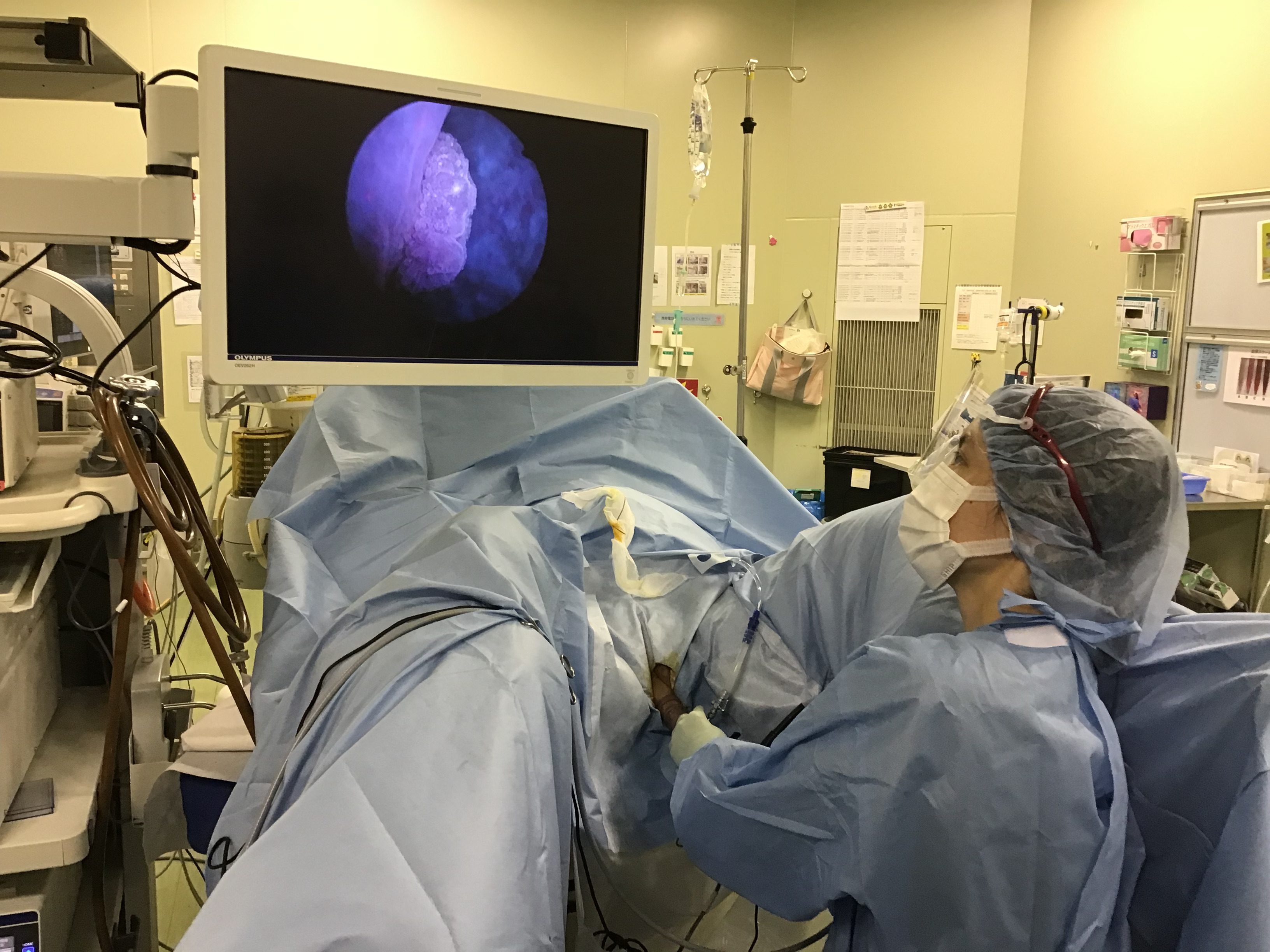
経尿道的手術時には、5-アミノレブリン酸 (5-ALA)を用いた、光線力学診断(PDD) 補助下TUR-BTを行っています。PDD補助下TUR-BTは、術前に5-ALA(アラグリオという内服液)の内服を行うことにより、手術中に癌を蛍光発光させ可視化することが可能です。つまり、通常の白色光では見えない膀胱癌でも、青色光(装置:Aladuck405)を当てることにより癌が発光するため、膀胱癌を逃さずに診断することが可能となります。そのため、手術中の膀胱癌の削り残しを防ぎ、再発率を低下することが可能と報告されています。
3.尿路結石症
【症状】
尿路結石が尿管に詰まることで、急な腰痛や側腹部痛が出現します。血尿を認めることが多く、嘔気、嘔吐を伴うこともあります。発熱を伴う結石性腎盂腎炎の場合は、入院して緊急処置が必要なことがあります。腎結石のみの場合は無症状なことが多く、CTなどの画像検査で偶然見つかることが多いです。膀胱結石は繰り返す尿路感染症、血尿、排尿困難などで見つかることが多いです。
【治療】
結石の大きさによって治療方法が変わります。結石が小さく自然に排石する可能性が高い場合は、鎮痛薬を使用して自然に排出されるのを待ちます。結石が大きい場合は経尿道的結石砕石術が必要になります。結石性腎盂腎炎の場合は、緊急で入院治療を行い、尿管ステント留置や経皮的腎瘻造設術が必要になります。
【当科で行っている手術】
腎結石や尿管結石に対しては経尿道的結石砕石術を行います。上部尿路結石の治療時には、当院では1回使用のディスポ軟性尿管鏡を用いて治療を行っています。良好な視野が得られ、カメラの操作性が良いので、効率よく治療を行うことが可能です。
大きな腎結石に対しては、経尿道的尿管砕石術と経皮的結石砕石術を組み合わせたECIRS(経皮・経尿道同時内視鏡手術)を行っています。通常のホルミウムレーザーに加えて、専用の砕石装置 (LithoClast Master-J)を用いることで、効率的な結石治療が可能です。


4.前立腺癌
【症状】
前立腺癌は初期段階では症状が現れないことが多いです。進行した前立腺癌であれば、排尿障害や血尿、痛みなどが出現することがあります。前立腺癌の腫瘍マーカーであるPSAの上昇により、早期の前立腺癌が見つかることが多いです。PSAが高い場合は前立腺のMRI検査を行います。PSAの値やMRIの結果により、前立腺癌を検査するために1泊2日で麻酔下に前立腺生検を行って検査します。
【検査方法】
当院では2023年4月からMRI-超音波融合前立腺生検(MRI-fusion前立腺生検)を開始しました。MRI-fuison前立腺生検は、生検時にMRI画像と超音波検査を融合させることで、より精細に前立腺癌を検出することが可能になります。通常の前立腺生検に比べて、癌の検出率が高いことが報告されています。また、2023年11月からは、前立腺マイクロ超音波イメージング:ExactVuを用いてMRI-fusion前立腺生検を行っています。超音波画像の解像度が高く、従来の超音波に比べてより高率に癌を同定することが可能になります。検査は麻酔下で20分程度になります。当科では基本的には1泊2日で行っていますが、遠方の方は通院の手間を減らすために2泊3日でも行っています。
【治療】
癌のステージ(進行度)により、治療方法が異なります。
・手術:ロボット支援腹腔鏡下前立腺全摘除術を行い、前立腺を摘除します。
・放射線治療・陽子線治療:主に外来通院しながら前立腺に対して放射線照射(陽子線照射)を行って癌を治療します。施行可能な施設は限られますが、内照射(ブラキセラピー)の方法もあります。小さな放射線の線源を前立腺に直接植え込むことで、前立腺癌を治療します。
・監視療法(アクティブサーベイランス, Active surveillance):低リスクの前立腺癌の場合は、すぐに手術や放射線照射は行わずに、定期的なPSA採血と前立腺生検を行いながら癌の進行を監視する方法があります。癌の進行が確認された場合は、手術や放射線での治療が必要になります。
・内分泌治療:男性ホルモンの働きを抑制することで、前立腺癌を治療する方法です。定期的なホルモン注射、もしくは両側精巣摘除術のいずれかを行います。癌の状態によっては、内服薬も併用することで、前立腺癌を強力に治療する方法が必要になります。
・化学療法(抗癌剤治療):進行した前立腺癌に対しては、抗癌剤を用いて前立腺癌の進行を抑える方法があります。
【当科で行っている手術】
当科ではロボット支援前立腺全摘除術、Active Surveillance、内分泌治療、化学療法などを行っています。当院には放射線治療装置がないため、放射線治療/陽子線治療を選択された場合は他院を紹介しています。
5.腎癌・腎盂尿管癌
【疾患】
腎癌は腎臓の組織から発生する最も多い癌です。腎盂癌は腎臓の尿を収集する部分である腎盂から発生する癌です。尿管癌は腎盂から膀胱の間の尿管に発生する癌です。
【症状】
無症状なことが多く、CTなどで偶然見つかることが多いです。血尿や腎機能障害、側腹部痛を契機に発見されることもあります。
【治療】
転移がない腎癌や腎盂尿管癌では手術治療を行って根治を目指します。
進行した腎癌では、分子標的治療や免疫治療(免疫チェックポイント阻害剤)を用いて治療を行います。
進行した腎盂尿管癌では、化学療法(抗癌剤治療)や免疫治療(免疫チェックポイント阻害剤)、抗体薬物複合体での治療を行います。
【当科で行っている手術】
腎癌、腎盂尿管癌ともに腹腔鏡下腎摘除術、腎尿管摘除術を行って治療します。小さな腎盂尿管癌に対しては、ツリウムレーザーを用いて経尿道的腫瘍蒸散術を行うことで、腎を温存する方法も行っています。
6.停留精巣
【症状】
精巣が陰嚢内まで下行せず、腹腔内や足の付け根で止まってしまった状態を言います。検診で指摘されることが多いですが、入浴時などに観察可能なこともあります。似た状態で遊走精巣という疾患があります。精巣が足の付け根に上がったり、陰嚢内に戻ったりを繰り返す状態を言います。
【治療】
停留精巣に対しては精巣固定術を行っています。足の付け根(2cm)、陰嚢(1㎝)に切開を行い、精巣を陰嚢内に固定します。片側で約1時間の手術になります。手術当日の朝に入院してもらい、1泊2日で行っています。
7.膀胱瘤、腹圧性尿失禁
【症状】
膀胱瘤は、膀胱と膣壁の間の組織が伸びることにより、膀胱が膣壁より飛び出してくる状態です。突出した膀胱を触れることで気づくことが多いです。膀胱や尿道を支える骨盤底筋群が緩んだり傷んだりすることで、体動時に尿失禁が生じるようになります。これを腹圧性尿失禁と言います。
【治療】
当科では膀胱瘤に対しては膣前壁縫縮術を行っています。短時間でメッシュを使用しない手術のため低侵襲な治療法です。膀胱瘤が再発する場合や、早期から効果の高い治療を希望される場合は、ロボット支援下仙骨膣固定術が適応になります。
腹圧性尿失禁に対しては、TOT手術やTVT手術を行っています。尿道周囲にメッシュテープを通して尿道の支持を改善することで、尿失禁を改善します。
8.尖圭コンジローマ
【疾患】
ヒトパピローマウイルス(HPV)に感染することにより、外陰部を中心にイボが生じます。放置することで数が増えて、範囲も広がっていきます。電気メスやレーザーで焼却したり、液体窒素などで凍結したりして治療します。軟膏で治療する方法もあります。
【当科で行っている治療】
前任の広瀬崇興医師がコンジローマの専門家でした。当科ではホルミウムレーザーを用いてコンジローマを治療しています。局所麻酔の場合は入院せずに外来通院で、全身麻酔の場合は最短で1泊2日で行っています。外来では軟膏以外に化学薬品(トリクロロ酢酸)も用いてコンジローマを治療しています。
9.その他
上記以外にも幅広い疾患の治療に対応しています。治療内容や治療適応に関しては受診してご相談ください。
診療実績
年間で約500件の手術治療を行っています。2020年4月に高柳が当院に着任いたしました。2022年3月からは泌尿器科医3名の体制で診療を行っています。
| 項目名 | 2024年 | 2023年 | 2022年 | 2021年 | 2020年 |
|---|---|---|---|---|---|
| 手術件数 | 541 | 504 | 539 | 527 | 374 |
| ロボット支援前立腺全摘除術 | 31 | - | - | - | - |
| ロボット支援手術 その他 | 15 | - | - | - | - |
| 経尿道的前立腺レーザー蒸散術(ThuVAP) | 73 | 82 | 98 | 117 | - |
| 腹腔鏡下腎手術 | 7 | 27 | 33 | 15 | 14 |
| 経尿道的膀胱腫瘍切除術(TUR-BT) | 50 | 58 | 70 | 54 | 46 |
| 経尿道的結石砕石術(TUL) | 46 | 56 | 59 | 50 | 30 |
| 前立腺生検 | 136 | 81 | 75 | 75 | 53 |
| 経尿道的膀胱結石砕石術 | 13 | 14 | 16 | 9 | 4 |
| 両側精巣摘除術 | 9 | 12 | 12 | 13 | 4 |
| 精巣固定術 | 5 | 6 | 1 | 11 | 7 |
※複数の手術を同時に行うことがあり、DPCの件数とは異なっています
2024年3月からロボット支援手術を開始しました。高柳は既に他院でプロクターを取得しているため、スムーズに運用が開始になりました。ツリウムレーザーは蒸散力が強く、止血効果も高いため、前立腺肥大症の手術で有用な治療方法です。また、小さな腎盂尿管癌に対して腎温存療法を行うときにも有用です。
MRI-fusion 前立腺生検は、従来の前立腺生検に比べて癌の検出力が高く、優れた検査方法です。(2023年4月に開始しています)
PDD補助下TUR-BTでは、通常のTUR-BTでは見えにくい膀胱癌も見つけることが出来ます。そのため膀胱癌の削り残しを防ぎ、再発率を低下させる効果があります。(全員の方がPDDを用いるわけではありません。)
医師紹介
外来診療、手術治療ともに3人で分担・協力して行っております。お互いに、患者さんの立場になって考えることを信条に、日々の診療を行っております。
| 高柳 明夫 | 医長 |
日本泌尿器科学会専門医・指導医 |
|---|---|---|
| 岡部 洸 | 医員 |
日本泌尿器科学会専門医・指導医 |
| 村山 聡一郎 | 医員 |